Boala de piele. Purăire a pielii. Ce este dermatita?
Alopecia (chelie, chelie) - absența sau subțierea părului (de obicei pe cap). Alopecia poate fi totală (absența completă a părului), difuză (subțierea bruscă a părului) și focală (absența părului în zone limitate). Prin origine și caracteristicile clinice se disting mai multe varietăți de alopecie.
Alopecia congenitală, cauzată de defectele genetice, se manifestă printr-o subțiere semnificativă sau absența completă a părului, adesea în combinație cu alte displazie ectodermică. Prognoza este rău.
Totuși, după ce aplicația a apărut pentru prima oară arderea și arderea. În fiecare an în Germania, 000 de oameni suferă de tumori maligne ale pielii. Cu toate acestea, cancerul de piele nu este același cu cancerul de piele - pentru a distinge între carcinomul bazocelular, carcinomul cu celule scuamoase, melanomul malign și limfomul cutanat.
Carcinomul bazocelular este cel mai frecvent cancer de piele. Terapia de primă alegere este îndepărtarea chirurgicală. Carcinomul scuamos, situat pe 90% din față, este a doua cea mai frecventă tumoră malignă a pielii. Cu imunosupresia, riscul de a dezvolta boala este crescut de 100 de ori, astfel încât pacienții cu transplant ar trebui monitorizați cu o atenție deosebită.
Alopecia simptomatică este o complicație a bolilor comune grave (infecții acute, boli difuze ale țesutului conjunctiv, endocrinopatie, sifilis etc.). Este focală, difuză sau totală și este rezultatul efectelor toxice sau autoimune asupra papilei. Prognosticul depinde de rezultatul bolii subiacente.
Malignantul melanom este deosebit de periculos.
Precursorul carcinomului cu celule scuamoase este cheratoza actinică, care nu trebuie subestimată. Malignantul melanom este cea mai comună formă de melanom malign. Factorii de risc includ un numar mare de semne de nastere, mai ales daca sunt atipice si cresc in dimensiune, culoare parului usor si tip de piele usoara. Maladiile melanomului se pot dezvolta spontan pe pielea anterioară complet normală sau pe podea a unui nevus.
În cazul melanomului malign, opțiunile terapeutice sunt limitate. Chimioterapia cu dacarbazină, "standardul de aur", a arătat o rată de răspuns de numai 5-7 procente în studii mai mari, controlate. În limfomul cu celule T cutanate, diagnosticul este adesea dificil, deoarece este relativ similar cu alte boli, cum ar fi psoriazisul. Din păcate, tratamente eficiente nu sunt disponibile aici.
Alopecia seboreică este o complicație a seboreei, de obicei de natură difuză. Prognosticul depinde de succesul tratamentului seboreic.
Alopecia prematură este observată pe cap la bărbații de vârstă tânără și medie, are un caracter focal difuz cu formarea de chelie și patch-uri cheli. Predispoziția ereditară are o importanță primordială. Părul nu este restabilit.
Acnee - adesea un caz de auto-medicație
Între 80 și 90% din totalul adolescenților suferă de acnee, în timp ce 30% dintre aceștia trebuie tratați de un dermatolog. Deoarece mulți suferinzi caută sfaturi de la o farmacie sau cosmetolog, cunoașterea simptomelor și opțiunile de tratament pentru acnee este de o mare importanță pentru farmaciști.
Aspectul acneei este similar cu alte boli dermatologice, cum ar fi. Rosacea sau dermatită periorală, care este, de asemenea, frecvent găsită ca un efect secundar al terapiei cu cortizon pe față. Caracteristică distinctivă acneea este acnee. Poate fi deschis sau închis. Comedoanele deschise au adesea pete negre. Aceasta este melanina și nu, așa cum se presupunea adesea, "murdărie" datorită curățării insuficiente a pielii. Punctul de plecare pentru dezvoltarea acneei este foliculul glandelor sebacee, unde apar în principal următoarele procese patologice.
Alopecia areata (alopecia circulara) - pierderea caderii parului sub forma de focare rotunjite de diferite dimensiuni. Etiologia este necunoscută. Patogeneza: tulburări neuro-trofice locale, posibil cu o componentă autoimună. Simptome: apariția bruscă a pielii păroase (mai des a capului, a feței) a mai multor focare rotunjite de cădere completă a părului fără alte modificări. Focarele pot să crească, să fuzioneze și să ducă la chelie totală. Recuperarea spontană este posibilă, dar recăderile nu sunt mai puțin frecvente. Cu o formă totală, părul nu este adesea restabilit. tratament: sedative, vitamine, fitină, frecare alcoolică iritantă, unguente corticosteroidice. În cazuri severe, fotosensibilizatoarele (ammifurină, beroxan) în combinație cu radiații ultraviolete, corticosteroizi orali, fotochimoterapie.
Tratamentul topic pentru acnee necesită o mulțime de răbdare, deoarece succesul vizibil se produce adesea după trei până la șase luni de tratament. Deseori, peroxidul de benzoil are un efect antibacterian bun și, spre deosebire de antibiotice, nu provoacă nici o rezistență. În primul rând, se recomandă o doză mică în bază de cremă. Consultarea ar trebui să indice faptul că substanța activă este un agent de înălbire și, prin urmare, mărește fotosensibilitatea în zonele tratate.
Retinoizii tretinoin, isotretinoin și adapalene joacă un rol important în tratamentul acneei. Trebuie notat că exacerbarea inițială poate să apară în primele patru săptămâni de tratament. Isotretinoina și adapalena sunt mai puțin iritante și au un bun efect antiinflamator. Datorită teratogenității lor, retinoizii pot fi utilizați numai cu contracepție strictă la femeile cu potențial fertil, mai ales dacă sunt utilizate sistemic.
negii
Formele tumorale de pe piele, dacă nu sunt inflamatorii în natură, se pot dovedi a fi negi. Mărimea verucilor este de la un milimetru până la un centimetru, apar negii și apar mai mari. Warts sunt cauzate de viruși din grupul de papilomavirus uman. Infecția cu verucile cauzatoare de papilomavirus are loc prin contact direct cu o persoană bolnavă. Perioada de incubare poate dura până la câteva luni.
În plus, terapia locală utilizează acid azelaic și antibiotice, cum ar fi eritromicina și clindamicina. După utilizarea preparatelor care conțin acid azelaic, poate apărea o mancarime inițială. Efectele antimicrobiene, keratolitice și antiinflamatorii ale acestei substanțe sunt relativ slabe. Dar acest lucru oferă avantajul că poate fi folosit în siguranță și în cazul femeilor însărcinate. Cu antibiotice, ar trebui să se ia în considerare potențialul de alergii și posibila dezvoltare a rezistenței.
Tratează sistemic în forme severe.
Dacă tratamentul local nu este suficient, acneea trebuie tratată sistemic. Doxiciclina și tetraciclinele de minociclină sunt utilizate ca antibiotice. Ar trebui să se furnizeze recomandări care să indice posibile efecte secundare, cum ar fi efecte secundare tractul gastro-intestinal și afte și, eventual, o scădere a eficacității contraceptivelor. Femeile cu simptome severe de acnee, care în același timp doresc contracepție, sunt prescrise contraceptive cu acetat de cyproteron anti-androgeni, acetat de chlormadinonă sau dienogest.
Există mai multe varietăți de negi. Negii obișnuiți sunt noduli densi, nedureroși, semicirculare, cu o suprafață neuniformă. Acestea sunt de obicei localizate pe palme, degete, scalp. Poate că prezența negilor și a feței.
Negările plantare sunt uneori formate pe picioare. Spre deosebire de verucile comune, ele sunt dureroase. Mediul lor constă în papile filetate alungite, care sunt înconjurate de un rolă continuă de straturi exotice de piele. În exterior, verucile plantare seamănă cu calusele. Negii plantari sunt mai susceptibili să apară dacă pantoful se freacă și zdrobește.
Produse de îngrijire recomandate
Exfoliații adecvați sunt alumina sau preparate cu acid lactic sau salicilic. Oxidul de fier sau produsele cosmetice care conțin caolin sunt adecvate pentru acoperirea cu dioxid de titan.
Excesiv transpirație - dificil de tratat
Pacienții care suferă de transpirație excesivă în axilare sunt supuși unei presiuni mari. Se simt stigmatizati, au probleme in munca si in parteneriat, ceea ce duce adesea la ingrijire sociala totala. Din păcate, opțiunile de tratament sunt limitate.Există, de asemenea, verucile tinere - acestea sunt noduli mici, abia se ridică deasupra pielii. Locul distribuției lor este fața, mâinile. Frecvente tineret negrii la elevi.
Diagnosticul de veruci nu este la fel de simplu ca pare. Negii pot fi mascate de alte boli ale pielii. Deci, verucile plantare nu sunt întotdeauna ușor de distins de calusuri. În același timp, există un pericol de a lua o tumoră formidabilă a pielii pentru un vermin inofensiv ...
Recomandări generalecum ar fi purtarea de haine libere, evitarea alcoolului, a ceaiului, a cafelei și a condimentelor condimentate, precum și utilizarea unor deodorante sau pulberi speciale, nu ajută în cazuri grave. Tratamentele locale, cum ar fi utilizarea hexahidratului de aluminiu sau ionoforezei, au un succes limitat. Acest lucru se aplică și toxinei botulinice A, care de ceva timp a fost aprobată pentru tratamentul hiperhidrozei axilare, dar nu durează prea mult. Se pot utiliza agenți de recoacere sistemică și anticholinergici.
Cum să scapi de negi, a apărut brusc în cel mai nefericit loc? Cel mai mic dintre toate negii, chiar proaspeți, reacționează la conspirații și șoapte. brutal folk remedies îndepărtarea rănilor poate face mult mai mult rău decât bine. Doar o cale de ieșire - contactați-vă dermatologul.
În cazul în care medicul consideră necesar și, cel mai important, posibil, poate fi înlăturată. Principala sarcină în acest caz este de a efectua operația astfel încât să nu existe cicatrici rămase. Electrocoagularea și crioterapia sunt cele mai blânde pentru piele. Atât încălzirea, cât și hipotermia determină distrugerea negi și distrugerea virusului.
Procedurile chirurgicale pentru tratamentul hiperhidrozei axilare includ simpaticomia, excizia transpirației și chiuretajul chirurgical de aspirație. Prin simpatectomie, ganglionarea simpatică devine goală, dar apare deseori hiperhidroza compensatorie. Atunci când îndepărtarea glandelor sudoripare este în mare parte cicatrici mari, această procedură este depășită astăzi. Dimpotrivă, această metodă vă permite să reduceți permanent producția de transpirație cu 25-50% față de nivelul inițial. Fără mâncărime, nu e eczemă.
Neurodermatita ar trebui să facă un duș numai rece și nu pentru mult timp. Hirzel Verlag, Stuttgart. Acestea includ, în special, conservanți, arome și coloranți. Fiecare produs de îngrijire, de asemenea din cosmetice naturale, conține materiale auxiliare pentru a asigura durabilitate și stabilitate la diferite temperaturi. Aceste pieli pre-deteriorate pot răspunde acestor ajutoare.
Folosim diferite metode pentru tratarea verucilor. Desigur, efectuăm îndepărtarea dureroasă a negi, folosind diferite metode.
Electrocoagularea neurologică în clinica noastră se realizează pe un aparat modern special - un coagulator dermatologic, unde se folosește curentul de înaltă frecvență. Aceasta provoacă o creștere a temperaturii în țesuturi (diatermocoagularea) și, ca o consecință, distrugerea verucilor și moartea virusului.
Cei care nu pot face față preparatelor comerciale pot încerca acest lucru cu ajutorul emulsiilor de bază, care sunt aprobate ca bază farmacologică a unguentului și administrate cu materii străine minime. Pentru toți boli de piele bariera de piele își pierde cel puțin parțial efectul de protecție. Aceasta înseamnă că nu numai alergenii, ci și toate substanțele din produsele de îngrijire pot pătrunde în concentrații mult mai mari în straturile mai profunde ale pielii sau chiar în interiorul corpului.
De regulă, sunt adesea recomandate condiții cronice ale pielii: mai puțin este mai mult. De exemplu, medicii de eczeme recomandă dermatologilor să reducă numărul de dușuri și spălarea părului, precum și să se abțină de la o baie completă și să viziteze piscina. Chiar si bebelusii cu probleme ale pielii beneficiaza de mai putine spalari corporale.
Este dificil să se elimine infecția cu o infecție virală care să conducă la apariția unor veruci. Cu toate acestea, puteți lua măsuri pentru întărirea sistemului imunitar. Această măsură simplă ajută la scăderea permanentă a riscului de infectare cu virusul papilloma, care cauzează apariția unor veruci.
vitiligo
Boala de piele, al cărei principal simptom este dezvoltarea de pete decolorate din cauza disfuncției melanocitelor, exprimată prin pierderea enzimei implicate în procesul de pigmentare, se numește vitiligo. Depigmentarea poate apărea în piele, păr și retină. În cele mai multe cazuri, vitiligo începe la o vârstă fragedă.
Dacă aveți întrebări legate de îngrijirea personalizată a pielii, discutați-o cu medicul dumneavoastră sau cu dermatologul. Săpunurile sunt săruri de sodiu ale acizilor grași cu lanț lung și curăță pielea prin emulsificarea murdăriei și a impurităților. Cu toate acestea, ele tolerează de asemenea pH-ul acid al pielii în domeniul alcalin. Pielea durează până la 3 ore pentru a-și restabili mantaua acidă.
Sindicatele slab acide sunt preferate pentru toate formele de piele cu probleme, cum ar fi pielea uleioasă, uscată sau îmbătrânită. Unele boli cum ar fi boala pete albe, rosaceea și puermatitis, conduc la modificări pronunțate ale culorii pielii. Acestea sunt adesea acoperite cu machiaj medical de înaltă protecție, rezistent și rezistent la apă. Stratul inferior conține culori suplimentare care completează optic albirea, astfel încât acestea sunt aproape "stinse". Acoperiți cu piele verde și albastră, cu culoare portocalie. Numai apoi aplicați machiajul natural cu culoarea pielii colorate, care este disponibil în prezent în peste 60 de tonuri naturale de piele.
Întrucât natura și mecanismul bolii nu sunt pe deplin înțelese, problema rămâne tratament eficient vitiligo. Nu există tratament standard pentru vitiligo. Pacienții sunt prescrise medicamente care măresc sensibilitatea pielii la radiațiile ultraviolete. Efectul de a lua medicamente este mai vizibil atunci când terapia cu vitiligo implică iradierea pielii cu lumină ultravioletă cu lungimea de undă de 320-390 nm. Rezultate bune sunt obținute prin iradierea pielii unui pacient cu vitiligo cu un laser de heliu-neon. Eficacitatea tratamentului cu vitiligo crește odată cu includerea în tratamentul medicamentelor din cupru și acid ascorbic. Oferă un rezultat pozitiv la pacienții cu tratament cu vitiligo cu medicamente imunomodulatoare.
Uleiul sau uscat - diferite tipuri de piele
Profesioniștii cosmeticieni oferă sugestii importante privind alegerea culorii și aplicarea machiajului medical. Pielea uscată de piele naturală uscată până la pielea foarte uscată a pielii sensibile. . Piele uleioasă. În cazul creșterii sebumului, pielea formează o peliculă lucioasă, uleioasă, îngroșată și aproximativ portată. Salata de piele și transpirația pot bloca porii; Acest lucru crește riscul ca bacteriile și ciupercile să colonizeze poalele glandelor sudoripare. Pielea grasă este punctul de plecare pentru acnee și puncte negre. Pielea uscată Reducerea sebumului duce la pielea uscată și sensibilă.
Cu vitiligo, tratamentul cu terapie cu vitamine este recomandat în funcție de anumite regimuri. Înghețat în suc de pete albite, infuzie sau decoct de plante medicinale, poate da un efect. Cu toate acestea, metoda de tratare radicală, chirurgicală a vitiligo este tot mai mult în cererea în străinătate. Se efectuează transplantul de zone de piele donatoare special pregătite, care este o metodă rapidă și sigură, dar fără durere, de tratament pentru vitiligo.
Nu conține grăsimea și umiditatea filmului lipidic de protecție. Pielea este vărsată ușor, se simte fragilă și este foarte sensibilă la iritante externe, cum ar fi aerul de încălzire rece sau uscat. Alergiile și eczemele duc din ce în ce mai mult la pielea sensibilă și uscată.
Produse adecvate pentru pielea uscată sau uleioasă pot fi obținute la farmacie. Indiferent dacă eczeme, eczeme de contact alergice sau chiar urticarie sunt în vară, bolile de piele sunt chiar mai neplăcute decât de obicei. Transpirația poate irita pielea și crește mâncărimea. În ochii soarelui, a nisipului, a apei sărate și a clorului, mulți suferinzi sunt mai puțin conștienți de efectele pe care le pot aștepta pe pielea lor. Christina Hecker, specialist în dermatologie și alergologie din Köln, în conformitate cu sfaturi și trucuri pentru vara fără plângeri.
Factorul psiho-emoțional este unul dintre cele mai importante în tratamentul vitiligo-ului. Stresul poate provoca dezvoltarea vitiligo-ului. Stresul psihologic constant al pacientului cu vitiligo este cauzat de o atenție sporită la mediu. Acesta este modul în care lanțul de feedback pozitiv între factorul psihic traumatic și consecințele acestuia se dezvoltă ... Creșterea stabilității psihologice a pacienților cu vitiligo se realizează prin administrarea de medicamente tonice și fortificatoare.
Și care regiuni nu sunt potrivite?
De exemplu, pentru pacienții cu eczeme și psoriazis, locurile în estul sau nordul mării. Aerul relativ uscat, aerul sarat și clima nu prea caldă, împreună cu conținutul relativ scăzut de sare din Marea Baltică, creează o senzație plăcută pe piele. Multe persoane cu dermatită atopică sau cu eczeme de contact se plâng de mâncărime crescute cauzate de transpirație. Deodoranții împotriva transpirației excesive conțin hexaclorat de aluminiu. Aceasta suprimă secreția glandelor sudoripare în timpul aplicării în axilare, pentru a fi utilizată în întregul corp, această substanță nu este în discuție.
Se observă interdependența stării ficatului și a incidenței vitiligo-ului. În unele cazuri de boli de vitiligo, tratamentul bolilor hepatice a dus nu numai la restaurarea funcțiilor sale, ci și la un remediu complet pentru depigmentarea focală. De-worming pacienții cu vitiligo au dat în mod repetat rezultate similare.
Pacienții cu vitiligo ar trebui să evite expunerea directă la soare, iar atunci când mergeți în afara camerei, utilizați protecția solară.
Nutriția pentru vitiligo ar trebui să contribuie la restabilirea metabolismului normal și, în special, la creșterea microorganismelor și vitaminelor din organism. Produsele de vitiligo, cum ar fi ulei de ficat de cod, pește de mare și alte fructe de mare, ciuperci, fructe (ananas, smochine, banane, cireșe, zmeură), hrișcă, legume cu frunze, țelină, legume sunt recomandate în special pacienților cu vitiligo.
Cu toate acestea, trebuie menționat faptul că o cincime dintre pacienții cu vitiligo nu răspund la tratament. Cu cât experiența bolii este mai mare, cu atât mai puțin este probabilitatea unei recuperări complete. Între timp, la fiecare douăzeci de pacienți, toate simptomele de vitiligo dispar complet independent și fără urmă.
dermatită
Ce este dermatita?
Dermatita - reacții cutanate inflamatorii ca răspuns la expunerea la stimuli de mediu. Există dermatita de contact și toksidermii. Dermatita de contact apare sub influența efectelor directe ale factorilor externi asupra pielii, cu toxotermie, aceasta din urmă penetrează inițial în mediul intern al corpului.
Dermatita: etiologie și patogeneză. Dermatita care provoacă iritante este de natură fizică, chimică sau biologică. Așa-numitele stimulente obligatorii determină dermatită simplă (artificială, artifactuală) în fiecare persoană. Acestea includ fricțiunea, presiunea, radiațiile și efectele de temperatură (vezi Burns and Frostbite), acizii și alcalinele, unele plante (urzică, yaseneturi, cocoșul, spurge etc.). Iritatoarele facultative provoacă inflamarea pielii numai la persoanele care au sensibilitate crescută la aceasta: apare dermatită alergică (sensibilizare). Numărul de stimuli opționali (sensibilizatori) care cauzează dermatită este enorm și în continuă creștere. Cele mai practice dintre acestea sunt sărurile de crom, nichel, cobalt, formalină, terebentină, polimeri, medicamente, pulberi de spălat, cosmetice, parfumuri, insecticide, unele plante (primroză, aloe, .
Patogenia dermatitei simple este redusă la deteriorarea directă a țesutului pielii. Prin urmare, manifestările clinice ale dermatitei simple și evoluția acesteia sunt determinate de concentrația, durata expunerii și natura stimulului, iar leziunea cutanată (dermatita) apare imediat sau la scurt timp după primul contact cu stimulul, iar zona leziunii corespunde strict domeniului acestui contact. Tratamentul dermatitei este simplu pentru a elimina iritarea care a provocat-o.
Baza dermatitei atopice este sensibilizarea pielii monovalente. Sensibilizatorii care cauzează dermatită alergică sunt de obicei hapteni. Combinați cu proteinele pielii, ele formează conjugate cu proprietățile alergenilor compleți, sub influența cărora sunt stimulate limfocitele, ceea ce determină dezvoltarea dermatitei de sensibilizare ca o reacție alergică de tip întârziat. Caracteristicile individuale ale organismului joacă un rol enorm în mecanismul de sensibilizare: starea sistemului nervos (inclusiv vegetativ), predispoziția genetică; bolile transferate și concomitente (inclusiv miocoase ale picioarelor), starea mantalei de apă-lipidă a pielii, precum și funcția glandelor sebacee și sudoripare.
Sensibilizarea monovalentă determină caracteristicile clinicii și evoluția dermatitei atopice: specificitate clară (dermatita se dezvoltă sub influența unui stimul strict definit); o (sensibilizare) perioada ascunsă între primul contact cu stimul și apariția dermatitelor (de la 5 zile la 4 săptămâni), neobișnuit reacția inflamatorie intensă a pielii, concentrațiile inadecvate ale stimulului și momentul expunerii sale; imensitatea leziunii, mult dincolo de limitele stimulului. Tratamentul dermatitei alergice începe cu identificarea unui alergen.
Dermatita: o imagine clinică. Dermatita simplă este acută sau cronică. Există trei stadii ale dermatitei acute: eritematoase (hiperemia și umflarea severitate diferite), veziculară sau buloasă (prin eritematoase, fundal edematous generate bule și bule, uscarea solului în coaja sau rupe în bucăți pentru a forma eroziuni umede), necrotice (tesut descompunere pentru a forma ulcerațiile și ulterior cicatrici). Dermatita acută este însoțită de mâncărime, arsură sau durere, în funcție de gradul de deteriorare. Dermatita cronica este cauzata de expunerea prelungita a iritanti slab, caracterizat hiperemie congestive, infiltrare, lichenificare, cracare, keratinizarea putere, uneori atrofie a pielii.
Unul dintre cele mai frecvente tipuri de dermatită acută este frecarea, care se întâmplă de obicei pe palme, în special pe străzile care nu au abilitatea muncii fizice și picioarele atunci când merg în pantofi incomod. Din punct de vedere clinic, o astfel de dermatită se caracterizează prin hiperemie edematoasă bruscă, pe fundalul căreia, cu expunerea continuă la factorul iritant, apar bule mari - "cornuri de apă"; Poate apare o infecție cu phobic. Calusul - o formă cronică de dermatită mecanică - se dezvoltă datorită presiunii prelungite și sistemice de frecare pe mâini atunci când se efectuează operații manuale (semne profesionale) și pe picioare - când se poartă pantofi strânși. De asemenea, frecarea poate să apară și în pliuri atunci când se freacă de suprafețele de contact, în special la persoanele obeze.
Dermatita dermatita, aparuta clinic in tipul de bullaza eritematoasa sau veziculara, se caracterizeaza prin prezenta unei perioade latente mici (pana la cateva ore), a daunelor extinse si a rezultatelor pigmentarii (bronza); fenomenele comune sunt posibile. Astfel de schimbări pot oferi, de asemenea, surse de radiații ultraviolete artificiale. Ca rezultat al insolației pe termen lung, la care sunt expuși persoanele care sunt forțate de condițiile profesionale pentru o perioadă lungă de timp (geologi, păstori, pescari), se dezvoltă dermatită cronică. Dermatita de radiații are același efect, indiferent de tipul de radiație ionizantă. Dermatita acută de radiații, care rezultă dintr-o singură expunere, rareori cu tratament radiologic (radioepiderită), poate fi eritematos, veziculobuloasă sau necrotică, care depinde de doza de radiație. Perioada latentă are o valoare prognostică: cu cât este mai scurtă, cu atât este mai gravă dermatita. Ulcerul diferă de cursul torpid (multe luni, chiar ani) și durerea agresivă. Se observă fenomene generale cu modificări ale compoziției sângelui. dermatita de iradiere cronică se dezvoltă ca rezultat al expunerii prelungite la radiații ionizante în mici, dar care depășește dozele maxime tolerate: uscată, piele atrofica este acoperit cu solzi, telangiectazia și pete hiperpigmentate depigmentate, hipercheratoza, ulcere trofice, predispuse la tumori maligne. Tratamentul dermatitei solare include atât antisepticele locale cât și terapia medicamentoasă.
Dermatita acută cauzată de acizi și alcalii, se efectuează în funcție de tipul de arsură chimică: eritemat, veziculobulos sau necrotic. Soluțiile lor slabe, cu expunere prelungită, provoacă dermatită cronică sub formă de infiltrare și lichenificare a severității variabile.
Dermatita: diagnostic. Diagnosticul dermatitei simple se bazează pe o legătură clară cu efectul stimulului, apariția rapidă după contactul cu acesta, limitele ascuțite ale leziunii, involuția rapidă după eliminarea stimulului.
Imaginea clinică a dermatitei atopice este caracterizată de eritem luminos cu edem pronunțat. În acest context, pot apărea numeroase bule și bule, care dau eroziune plâns la deschidere. Când inflamația dispare, se formează cruste și cântare, după care rămân pe un timp cocos roz-cianotic. Pentru a confirma diagnosticul - se utilizează teste alergice - dermatita.
Dermatita: prevenirea. Respectarea siguranței la locul de muncă și a vieții cotidiene; reabilitarea în timp util a infecțiilor focale și a micozei piciorului; utilizarea antibioticelor și a altor medicamente sensibilizante este strict conform indicațiilor, luând în considerare tolerabilitatea lor în trecut.
Tratamentul dermatitelor.
Tratamentul dermatitei este obligatoriu. Cel mai important lucru este stabilirea cauzei dermatitei. Tratamentul are ca scop eliminarea și eliminarea simptomelor neplăcute. Dermatita trebuie tratată în mod cuprinzător și include: terapie medicamentoasă, mijloace externe, tratament fizioterapie și dietă. De îndată ce observați primele semne de dermatită, tratamentul ar trebui să înceapă prin consultarea unui medic, fără auto-vindecare.
Prognosticul este de obicei favorabil, cu excepția dermatitei necrotice a etiologiei chimice și în special a radiațiilor.
candidoza
Candidoza (candidoza) - micoză cauzată de ciuperci asemănătoare drojdiilor din genul Candida; afectează pielea și membranele mucoase, manifestă o varietate de forme clinice.
Candidoza piele Superficial și piele candidoza a mucoasei pliurile: afectează pliurilor mari de piele, in special sub sani, inghinal-femural, mezhyagodichnoy, zona anusului, buric, BTE falduri, capul penisului, stratul interior al prepuțului, la persoanele obeze pot fi afectate de pliuri stomac. În primul rând, există suprafețe mari de macerare albă, care se transformă repede în eroziune roșie umedă, cu o margine de albire albă în jurul marginii. În apropierea focurilor, sunt vizibile câteodată proiecții mici, iar în adâncurile pliurilor există fisuri dureroase. Distresia de mâncărime, arsură.
Eroziunea interdigitală apare aproape exclusiv în mâinile femeilor, care este asociată cu condițiile de muncă. Se dezvoltă în principal în mărimea dintre degetele a treia și a patra. Un grup de bule apare cu o suprafață macerată, care se separă rapid, după care se formează o suprafață eroizantă lucioasă, netedă, cu o culoare a cărnii, cu o margine gri-albă a epidermei macerate atârnând pe periferia ei. Limitele leziunii sunt clare. Procesul nu depășește niciodată foldul interdigital și nu ocupă mai mult de jumătate din suprafața laterală a primelor falange.
Candidomicotice gustări. Se întâmplă predominant la persoanele în vârstă cu o musculare în declin. În colțurile gurii se află o eroziune roșie umedă, având aspectul de fisuri cu macerarea epidermei în jurul acesteia.
Afumă (stomatita de drojdie) apare mai des la sugari la diferite locuri din mucoasa bucală. Apar raiduri rasiale, care sunt ușor de îndepărtat. După îndepărtarea lor, este expusă o membrană mucoasă uscată, puțin hiperemică. Cu glossita pliată, placa de afine este, de obicei, localizată în adâncimea pliurilor (glosidita candidomică).
Conform imaginii clinice, vulvovaginita micotică candidoasă diferă foarte mult de afecțiune, dar placa albă cenușie are de obicei un caracter frământat. Pacienții se plâng de mâncărime și arsuri.
Candida paronychia, onychia se găsesc aproape exclusiv la femei și încep cu o schimbare a arborelui unghiilor. Apare supărare, hiperemie și infiltrarea creastei unghiilor, de sub care puteți stoarce o picătură de puroi. Când inflamația dispare pe marginea cilindrului de unghii, apare peeling, rămâne îngroșat, coaja de unghii dispărută nu se acumulează. Placa de unghii, la care procesul trece de la rola de unghii, are culoare maro-maronie și spirală transversală în zonele de leziune.
Candidoza cronică generalizată (granulomatoasă) la copii începe, de obicei, cu apariția aftuzei, apoi apar și alte forme de candidoză a pielii și a membranelor mucoase. Pe fondul lor și alături de ele există labe și noduli, acoperite cu cruste, numărul cărora crește rapid și leziunile devin din ce în ce mai profunde. Aceste elemente lasă modificări cicatrice-atrofice. Procesul care a început în copilăria timpurie, curge de-a lungul anilor, însoțit de diverse tulburări distrofice, inclusiv cariile adânci. Aceste modificări pot fi combinate cu candidoză viscerală (bronșită, pneumonie, pielonefrită, enterocolită, etc.). Microscopia după prelucrarea materialului (răzuirea din focalizare, fragmente ale epidermei etc.) cu o soluție alcalină caustică 20% dezvăluie pseudomiciu și acumulări de celule de drojdie înfloritoare.
Prognosticul pentru candidoza superficială este bun, iar pentru granulomatoză este gravă.
urticarie
Urticaria este o boală alergică caracterizată prin formarea de blistere pe piele și pe membranele mucoase.
Etiologie, patogeneză. Factorii factori care contribuie la dezvoltarea urticariei sunt împărțiți în procese exogene (fizico-termice, mecanice, chimice etc.) și endogene (procese patologice în organele interne, tulburări ale sistemului nervos). Patogeneza în toate cazurile are multe legături comune. Factorii etiologici determină acumularea în țesuturi a substanțelor active chimic, cum ar fi histamina, care sporesc permeabilitatea pereților vasculari, extinde capilarele, ducând la edemul stratului papilar al dermei, provocând blistere.
 Rolul alergeni pot juca incomplet produse proteice clivate nu și-au pierdut încă specificitatea lor (care pătrunde în fluxul sanguin, ele induc producerea de anticorpi la un anumit produs alimentar), toxine (produse stricate, incomplet digerate), substanțe toxice formate în colită, funcția renală inadecvată. Posibile alergii bacteriene. Un rol important în patogeneza urticariei îl au tulburările funcționale ale sistemului nervos, în special cele vegetative. În particular, este cunoscută urticaria colinergică, care se dezvoltă în timpul excitației nervoase și este cauzată de eliberarea acetilcolinei în țesuturi sub influența stimulării sistemului nervos parasympathetic,
Rolul alergeni pot juca incomplet produse proteice clivate nu și-au pierdut încă specificitatea lor (care pătrunde în fluxul sanguin, ele induc producerea de anticorpi la un anumit produs alimentar), toxine (produse stricate, incomplet digerate), substanțe toxice formate în colită, funcția renală inadecvată. Posibile alergii bacteriene. Un rol important în patogeneza urticariei îl au tulburările funcționale ale sistemului nervos, în special cele vegetative. În particular, este cunoscută urticaria colinergică, care se dezvoltă în timpul excitației nervoase și este cauzată de eliberarea acetilcolinei în țesuturi sub influența stimulării sistemului nervos parasympathetic,
Imaginea clinică a urticariei se caracterizează prin formarea de elemente efemere exudative ne-cavitare pe piele (mai puțin adesea membranele mucoase) - roșii, umflate, groase, roz, strălucitoare, de dimensiuni diferite (diametrul de la 0,5 până la 10-15 cm) rotunjit, cu aromă mare etc.), adesea cu o zonă de albire în centru. Blisterul dispare (uneori după câteva minute) fără urmă.
Urticaria acută se caracterizează printr-un debut brusc, apariția de mâncărime severă, arsură și erupție cutanată pe orice zonă a pielii, precum și pe membranele mucoase ale buzelor, limbii, palatului moale, laringelui. Blisterele pot fi de diferite mărimi și forme, eventual fuzionate, însoțite de o încălcare a stării generale (febra urzică, artralgia). Urticaria acută este mai frecvent cauzată de alergii la medicamente sau alimente, administrarea parenterală a medicamentelor, serurilor, vaccinurilor, transfuziilor de sânge.
Ecografia angioedemă limitată (urticarie gigantică) este, de asemenea, caracterizată de dezvoltarea bruscă a edemelor limitate ale pielii (mucoasei) și a țesutului gras subcutanat al feței (buze, obraji, pleoape etc.) sau organele genitale. În acest caz, pielea devine densă elastică, albă, mai puțin roz. Sentimentele subiective sunt de obicei absente. După câteva ore sau 1-2 zile, umflarea dispare. Poate o combinație de angioedem cu urticaria obișnuită. Atunci când edemul se dezvoltă în laringe, sunt posibile stenoză și asfixie.
urticarie cronică recidivantă obicei pe sensibilizarea continuă de fond cauzată de focare de infecție cronică (amigdalite, colecistita, anexita, etc.), o încălcare a tractului gastrointestinal, ficatul și altele. recidivele boala caracterizata prin aparitia de vezicule pe diferite secțiuni ale pielii, sunt înlocuite cu remisiuni diverse durate. În timpul atacului posibil durere de cap, slăbiciune, febră, artralgie, edem al mucoasei tractului gastro-intestinal - greață, vărsături, diaree. Mâncărimea dureroasă poate fi însoțită de insomnie, tulburări neurotice. Tratamentul urticariei cronice are ca scop eliminarea bolii subiacente.
Urticaria solară este un tip de fotodermatoză;
se dezvoltă la persoanele care suferă de afecțiuni hepatice și metabolismul porfirinului afectat, cu sensibilizare severă la razele ultraviolete. Femeile sunt bolnave mai des. Boala se caracterizează prin apariția erupțiilor cutanate pe piele deschisă (față, mâini etc.). Caracterizată de sezonalitate (primăvara-vara). În cazul expunerii prelungite la soare, erupțiile pot fi însoțite de o reacție generală a corpului sub formă de anomalii respiratorii și cardiace, șocul fiind posibil.
Diagnosticarea în cazuri tipice de dificultate nu este. Un diagnostic diferențial se efectuează cu dermoza Dühring, care, pe lângă elementele urtikarnyh, caracterizată prin vezicule, papule.
Tratamentul urticariei.
Când urticaria cronică este necesară pentru identificarea factorului etiologic. Tratamentul urticariei trebuie efectuat în mod exhaustiv. În cazul unui alergen, tratamentul urticariei include desensibilizarea specifică, reabilitarea focarelor de infecție cronică, tratamentul bolilor din tractul gastro-intestinal, dezumflarea. Pentru tulburări ale sistemului nervos - terapie sedativă. Se recomandă o dietă lactată - rastitapnaya, cu excepția afrodisiacului. Sunt prezentate, de asemenea, galvanizarea generală cu clorură de calciu, băi subterane. În caz de urticarie solară, medicamente fotosensibilizante (delagil, plaquenil).
Tratamentul urticariei cronice necesită terapie de întreținere, supraveghere medicală constantă.
Prevenirea. Tratamentul focarelor de infecție cronică, bolile tractului gastro-intestinal, sistemul nervos, cu excepția expunerii repetate la alergeni.
microsporia
Microsporia - o boală fungică a pielii și părului. Copiii sunt bolnavi în principal. Distingem microsporiile antroponotice și zooantroponotice. Microsporiile antroponotice din țara noastră sunt foarte rare. Agenți patogeni - microsporumuri antropofile (Microsporon fen-ugineum) - afectează epiderma și parul excitat; Sunt extrem de contagioase. Sursa este o persoană bolnavă. Modalități de transmitere - directe și mediate (prin pălării, perii, piepteni, îmbrăcăminte, jucării și alte obiecte).
Microsporia zooantroponă, micoză frecventă. Agenți patogeni - microsporuri zoofile (în țara noastră M. canis) - afectează stratul cornos și părul; asupra contagiozității antropofile inferioare. Surse - pisici (în special pisoi), mai puțini câini. Modalități de transmitere - directe (principale) și indirecte (prin obiecte contaminate cu păr sau cântare care conțin M. canis). Infecția relativ rară apare de la o persoană bolnavă.
Imagine clinică. Manifestările microsporiei antroponotice și zooantroponotice sunt de același tip și sunt similare cu trichofitoza de suprafață, spre deosebire de care se caracterizează prin: limite mai clare, contururi rotunjite, dimensiuni mari ale leziunilor pe scalp; oblamyvanie (de obicei solid), la nivelul de 6-8 mm;
prezența în jurul capacelor albicioase "de cânepă"; lipsa punctelor negre; pe piele netedă - focuri multiple; implicarea aproape constantă a părului vellus, creșterea frecventă a urechii, a gâtului și a ganglionilor limfatici. Sunt posibile modificări ale tipului de tricofatie infiltrativ-supurativă.
Diagnosticul microsporiei trebuie întotdeauna confirmat prin teste de laborator (microscopie, însămânțarea părului afectat sau fulgi de piele). Diagnosticarea fluorescentă este importantă (inspecția în cadrul lămpii din lemn).
Prognosticul este favorabil.
Prevenirea. Izolarea copiilor bolnavi; examinarea tuturor pacienților aflați în contact cu pacientul (inclusiv animalele de companie) utilizând lampa din lemn; capturarea pisicilor și câinilor fără adăpost.
Molusca contagioasă
Moluscul contagios (molusca infecțioasă) este o infecție cronică și virală a pielii, în principal la copii. Agentul cauzator - virusul cu același nume, patogen numai pentru om. Infecția are loc prin contact direct cu pacientul sau prin obiecte care erau în uz. Perioada de incubație este de la câteva săptămâni până la câteva luni.
Simptome. Noduli densi, de culoare roz, de culoare dură, fără dureri, de culoare maro, de la un capăt la un mazăre, o formă hemisferică cu o depresiune ombilicală în centru, de obicei localizată pe fața, gâtul și corpul copiilor, și pe organele genitale și zonele adiacente la adulți. Când un nodul este strâns (cu unghii sau cu pensete), o masă albă, care se sfărâmă, iese în evidență din cavitatea centrală. Erupțiile sunt, de obicei, stabile, dar pot dispărea spontan.
psoriazis
Psoriazisul este o boală cronică a pielii care afectează pielea, coatele, articulațiile. Psoriazisul este o boală comună a pielii, care se găsește cel mai frecvent la persoanele cu piele echitabilă, nu ultimul rol în care joacă factorul de ereditate.
Psoriazis: etiologie, patogeneză necunoscută. Cele mai frecvente sunt teoriile virale, ereditare, neurogenice, metabolice ale originii psoriazisului, din care niciuna nu este acceptată în general. Se pare că boala psoriazisului are o natură multifactorială, probabil din acest motiv este dificil să se vindece complet psoriazisul (vezi cum să tratăm psoriazisul). În patogeneză, un anumit rol este atribuit bolilor imunologice, enzimatice și altor afecțiuni biochimice. Boala este observată la orice vârstă, non-contagioasă.
Psoriazis: imaginea clinică în cazurile tipice se caracterizează prin apariția unei erupții papulare monomorfe, situate în principal pe suprafețele nelegate ale extremităților (în special pe coate și genunchi), trunchi, scalp. Foarte delimitată papule cu un diametru de 2-3 mm până la 1-2 cm de culoare roz-roșu, contururi rotunjite, oarecum proeminente deasupra suprafeței pielii, acoperite cu cântare alb-argintiu. Când se scot papule, se identifică 3 fenomene de diagnosticare: 1) pete de stearină (cântare, ca stearina, cad ușor de pe suprafața papulelor); 2) o peliculă terminală (după îndepărtarea fulgilor, este expusă o suprafață lucioasă umedă roșiatică); 3) roua de sânge (sângerarea punctată apare pe o suprafață roșie umedă roșie). Papulele au o tendință pronunțată de creștere excentrică, ceea ce duce la formarea plăcilor, care, la rândul lor, fuzionează în zone de leziuni continue cu contururi neuniforme. Pe măsură ce procesul progresează în jurul papulelor, apare o margine roșie aprinsă, lipsită de balanță, iar numărul de noi leziuni crește; Fenomenul lui Kebner (reacția izomorfă) este pozitiv; subiectiv - mâncărime. Când procesul este regresat, este caracteristică o slăbire a intensității culorii, resorbția erupțiilor și aspectul jugului lui Voronov. Resorbția plăcilor începe, de obicei, cu partea centrală, astfel încât elementele psoriazice dobândesc o formă în formă de inel sau girlandă. Depigmentarea temporară (pseudo-leucoderma) rămâne pe locul erupțiilor care se dizolvă. În timpul perioadelor de remisiune incompletă în anumite zone ale pielii (mai des în articulații ale cotului, genunchiului), pot fi izolate plachete "on-duty".
Psoriazisul: o varietate. În funcție de caracteristicile clinice, există mai multe varietăți de psoriazis.
Psoriazisul exudativ se dezvoltă adesea la pacienții cu diabet zaharat și se caracterizează prin edeme și luminozitate severe ale papulelor psoriazice, formarea de cruste solzoase galbene pe suprafața lor ca rezultat al înmuiere a acestora cu exudat. Pentru a trata psoriazis exudativ este necesar în conformitate cu aceleași principii ca stadiul progresiv al bolii. (vezi tratamentul cu psoriazis).
Cele mai severe tipuri de psoriazis sunt eritrodermia psoriazică și psoriazisul artropatic, tratamentul cărora necesită metode speciale de terapie.
În eritrodermia psoriazică, întregul (sau aproape întregul) pielii este implicat în procesul patologic. Pielea devine îngustă, grosieră, infiltrată, roșie, cu o suprafață abundentă grosieră și fină. Creșteri ale ganglionilor periferici cresc, apare febra de grad scăzut, starea generală a pacienților este perturbată, se observă modificări ale sângelui (leucocitoză, ESR crescută), urină (proteinurie). Dezvoltarea eritrodermiei contribuie la tratamentul irațional, iritant în stadiul progresiv al psoriazisului (vezi cum să tratați psoriazisul).
Psoriazisul artropatic se caracterizează prin afectarea articulațiilor predominant mici ale mâinilor și picioarelor, mai puțin frecvent la nivelul radiocarpal, glezna, intervertebral etc., însoțite de dureri severe și umflarea articulațiilor, restrângerea mobilității și deformărilor acestora. Detectarea radiografică a lizelor falangelor distale ale degetelor și a modificărilor articulare similare artritei reumatoide. Reacția lui Vaaler - Rose și testul cu latex este, de obicei, negativă. Leucocitoza din sânge, creșterea ESR, hipergamaglobulinemia. Deteriorarea articulațiilor poate fi combinată cu leziuni cutanate sau poate fi izolată de mai mulți ani. Artrita psoriazis ar trebui, de asemenea, să fie tratate de un reumatolog. Este imposibil să se vindece psoriazisul, dar metodele moderne permit obținerea unui efect terapeutic pozitiv. (vezi tratamentul cu psoriazis)
Cu toate aceste forme de psoriazis, unghiile pot fi distruse sub formă de plăci de unghii isycane (tm) ("fenomenul de degetare"), întunecarea sau îngroșarea acestora până la onicogrifoză. Cursul bolii psoriazice cronice cronice. De obicei, se manifestă sezonalitatea procesului - deteriorarea timpului de iarnă, cu o îmbunătățire semnificativă în timpul verii (tipul de iarnă), mai puțin adesea - dimpotrivă (de vară).
Psoriazis: diagnostic. Cu o imagine clinică tipică a psoriazisului, diagnosticul său nu este dificil. Caracterizat printr-o triadă psoriazică (un simptom al unei pete stearice, un film terminal, hemoragie punctuală). Diagnosticul diferențial se efectuează cu sifilisul papular, distins prin nuanțe de cupru-roșu, densitate și adâncime mare, absența unei tendințe pronunțate de creștere periferică și triada psoriazică, precum și prezența altor semne clinice de sifilis și reacții serologice pozitive. Dificultăți cunoscute sunt diagnosticul diferențial al psoriazisului artropatic cu artrită reumatoidă, în special în absența erupții cutanate. Indicarea prezenței psoriazisului în rude, absența factorului reumatoid în sânge și deteriorarea articulațiilor mari pot contribui la diagnosticarea corectă.
Tratamentul psoriazisului
Modul de tratare a psoriazisului trebuie stabilit de un specialist, tratamentul psoriazisului trebuie să fie strict individual. Psoriazisul poate fi tratat cu preparate topice, fototerapie, terapie medicală și injecții. Nu există nici un medicament care să vindece psoriazisul o dată pentru totdeauna, dar medicina modernă are un arsenal suficient. mijloace eficiente și metode pentru conținutul și controlul manifestărilor bolii.
În faza acută se efectuează tratamentul ambulatoriu al psoriazisului, prescrie acid ascorbic, infuzie gemodeza, diuretice (în special în psoriazis exudativă), antihistaminice, preparate Hyposensitization (gluconat de calciu, clorură de calciu, magneziu injecție sulfat) sedative, (Suprastinum, Tavegilum și colab.). Tratamentul psoriazisului include o dietă obligatorie cu o restricție severă a grăsimilor și carbohidraților, cu excepția alcoolului, a preparatelor picante. În stadiul de stingere a procesului, sunt prescrise injecții de vitamine B1 B6, B12. Pirogenic conform schemei, autohemoterapie, unguent cu sulf, naftalan, ihtiol. În orice stadiu în tratamentul psoriazisului pot fi utilizate unguente -. Psorkutan, Psoriaten, flutsinar, ftorokort, Diprosalik, belosalik, Lorinden-A, etc. În cazul defectării respectivei terapiei și forme severe recomandat tratamentul pacienților al psoriazisului folosind metode photochemotherapy, tratament hormonoterapie agenți antiinflamatori nespecifici (metindolom, indometacin, etc.), precum și autohemoterapia, schema pirogenică.
Pentru a preveni reapariția psoriazisului, tratamentul staționar, coniferele, hidrogenul sulfurat, radonul, băile de mare, radiațiile ultraviolete, cursurile de terapie cu vitamine sunt prezentate.
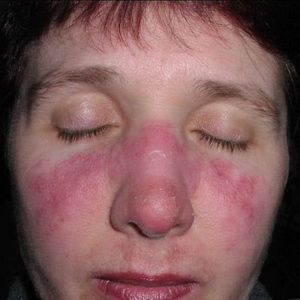
rozacee
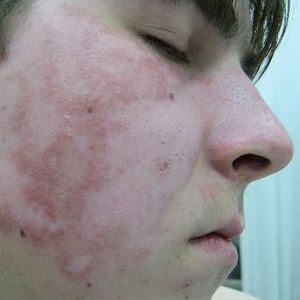
Rosaceea este o boală care apare la vârstele medii și bătrâne (mai des la femei) și se caracterizează prin apariția, pe fundalul eritemului difuze cu telangiectazii, a unor mici leziuni papulopustulari.
Etiologia este necunoscută. Patogeneza este asociată cu seborea, nevroza vegetativ-vasculară. Tulburări de secreție gastrică (adesea ahilia), la femei, de asemenea - disfuncție ovariană. Procesul este provocat de factori externi iritanți (soare, vânt, îngheț, lucrul în atelierele fierbinți).
Imagine clinică. Numai pielea feței este afectată (de cele mai multe ori obrajii și nasul). Se întâmplă, de multe ori pe fundalul seboreic, roșeață difuză persistentă (eritem) cu telangiectasie. Saturația eretemului variază. Ulterior, în fundalul său apar mici papule roșii strălucitoare, în centrul cărora se formează pustule de suprafață. În caz de regresie, nu există cicatrici. Subiectiv, senzația de căldură, mâncărimea ușoară. Un curs cu exacerbări frecvente, pe termen nelimitat, poate dezvolta o hipertrofie neuniformă a pielii nasului (rinofima). Poate aderarea la keratită.
Acesta diferă de rosacea acneică obișnuită la vârsta pacienților (peste 25 de ani), localizarea numai pe față, prezența eritemului și telangiectaziei, absența comedoanelor și a cicatricilor. Cu lupus eritematos, eritemul are limite clare, pustulele sunt absente, apar scaruri dense și apare atrofie cicatricială în rezultatul.
seboree
Seborrhea este o disfuncție a glandelor sebacee, caracterizată în principal de secreția crescută de sebum defect. Principala importanță este conținutul redus de acizi grași inferiori datorită creșterii colesterolului și a acizilor grași mai mari, ceea ce reduce proprietățile bacteriostatice ale pielii și contribuie la dezvoltarea unei infecții secundare.
Etiologia este necunoscută. Patogeneza: tulburări neuro-endocrine funcționale, în special distonie vegetativă. Modificările endocrine sunt exprimate în încălcarea raportului dintre androgeni și estrogeni (niveluri crescute de androgeni cu o scădere a estrogenului). Este posibil ca tulburările neuro-endocrine în seboree să fie cauzate de patologia primară a hipotalamiei sau corticale, deoarece efectele seboreale sunt de obicei pronunțate în encefalită, boala Parkinson și tulburările diencefalice. Seborrhea este îmbunătățită de alimente picante, sărate și dulci.
Imagine clinică. Seborrhea se poate dezvolta pe orice parte a pielii unde există glandele sebacee, dar de obicei apare acolo unde glandele sebacee sunt deosebit de abundente și au cea mai mare magnitudine: pe scalp, pe față, pe piept și pe spate. Seborrhea este deosebit de frecventă la pubertate. Manifestările seboreale se caracterizează destul de clar prin termenul "piele grasă": zonele afectate sunt umede, grase, au un luciu caracteristic. Porii glandelor sebacee sunt lărgite, adesea înfundate cu dopuri întunecate (comedone, "anghile negre"). Pielea se ingroasa adesea, dobandind o nuanta murdara gri. Toate acestea fac pielea să seamănă cu o crustă de portocale sau de lamaie. Păr gras, marcat de alopecie seboreică.
Adesea există chisturi grase sub formă de mici noduli galben-alb (mili, "eeluri albe"). În funcție de predominanța anumitor simptome, există o distincție între lichidul (uleios) și seborea groasă (uscată). Seborrhea este adesea complicată de mătreață și acnee vulgaris. Matreata - peeling difuz de scalp, de obicei, insotita de fenomene inflamatorii. Apariția mătreaței se datorează activării florei bacteriene saprofite, care invadează epiderma și îi întrerupe keratinizarea.
Acnee obișnuită
Acnee obișnuită (tineresc) - o boală a pielii care apare în special în perioada de pubertate și se caracterizează prin leziuni purulent-inflamatorii ale glandelor sebacee pe fundalul seboreei.
Etiologia este necunoscută. Patogenia se datorează seboreei, complicația căreia sunt. Rolul principal este jucat de scăderea caracteristică a seboreelor în activitatea bactericidă a sebumului, ceea ce duce la activarea florei cocalice saprofite.
Imaginea clinică este caracterizată de polimorfismul evolutiv al elementelor libere, localizate pe locurile seboreice (față, piept, spate). La baza comedoanelor (conuri sebacee) apar noduli inflamatori (acneea papulară), care apoi se transformă în abcese de diferite mărimi și adâncimi (acnee pustulară și flegmonoasă). În unele cazuri, supurația începe cu straturile adânci ale pielii și conduce la formarea de noduri moi emisferice - fluctuante și abcesive de culoare albastru-roșu (conglobate acnee). Conținutul pustulelor se usucă în cruste, după căderea cărora există pete albastru-roz sau cicatrici. Adância acnee este dureroasă. Diversitatea imaginii clinice se datorează procesului continuu, de obicei de mai mulți ani.
Prognosticul este favorabil. De obicei, la vârsta de 20-25 de ani apare un tratament spontan. După forme profunde rămân cicatrici.
eczemă
Eczema este o inflamație a straturilor superficiale ale pielii de natură neuro-alergică care apare ca răspuns la expunerea la stimuli externi sau interni, caracterizat prin polimorfismul erupțiilor cutanate, mâncărime și cursul recurent recurent.
Etiologia eczemelor nu este cunoscută.
Eczemă: patogeneză: sensibilizarea pielii polivalente (mai puțin monovalente), ca urmare a faptului că reacționează necorespunzător la diferite efecte exogene și endogene. Sensibilizarea este facilitată de experiențele stresante, endocrinopatia, boala gastrointestinală, boala hepatică, precum și micozele piciorului, procesele cronice de pecocal și bolile alergice. La copii, eczema este asociată patogenetic cu diateza exudativă.
Eczemă: o imagine clinică. Eczema este observată la orice vârstă, pe orice parte a pielii (de obicei pe față și pe extremitățile superioare). Distingeți între eczemă adevărată, microbiană, seboreică și profesională.
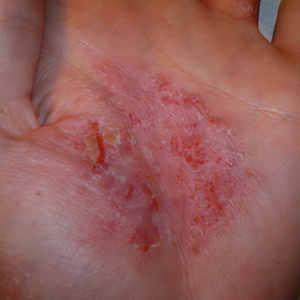
Adevărata eczemă este acută, subacută și cronică. Adevărata eczemă se referă la dermatoză. Eczema acută se caracterizează prin eritem edematos luminos cu bule mici, care, la deschidere, produc eroziune punctată cu plâns abundent, formare de cruste și scale. Subiectiv - arsură și mâncărime. Durata eczemelor acute este de 1,5-2 luni. În subacută, inflamația este mai puțin pronunțată: culoarea leziunilor devine alb-roz, umflarea și plânsul sunt moderate, arsurile și mâncărimile se diminuează; se alătură infiltrației. Durata procesului este de până la șase luni. În cursul cronic, infiltrarea pielii predomină în imaginea clinică; blisterele și eroziunea plânsului se găsesc cu dificultate, subiectiv - mâncărime. Pentru o perioadă nedeterminată, recurentă. Este necesară consultarea medicului (vezi tratamentul cu eczeme).
O variantă a eczema disgidroticheskaya adevărată este eczeme, care este localizat la nivelul palmelor și tălpilor și se manifestă abundent, uneori coalescente în bule continue focare multicamerale și vezicule anvelope dens, care este expus la porțiunile de deschidere umedă bordură fimbria stratului cornos. Eczema dishidrotică afectează atât bărbații cât și femeile, atât la vârsta tânără, cât și la vârsta matură. Eczemul dishidrotic are cel mai adesea o formă cronică, cu perioade de exacerbări și este dificil de tratat (vezi tratamentul cu eczeme). Ca rezultat al zgârieturilor intense în eczema dyshidrotică, se poate dezvolta o infecție secundară.
eczema microbiana, in patogeneza care joaca un sensibilizare important rol de microorganisme (de obicei piokokkam) diferă aranjament asimetric, adesea la extremități, rotunjite contururi, margini ascuțite descuamarea stratului cornos, prezența pustule și izolării frecventă a fistulei, rănile nevindecabile, ulcere trofice (paratravmaticheskaya eczeme). Eczema microbiană este însoțită de mâncărime. Tratamentul cu eczemă microbiană trebuie să vizeze eliminarea focarelor de infecție (vezi cum să tratați eczemele).
Dacă focarele de infecție cronică nu sunt complet eliminate, eczema microbiană poate fi depășită doar pentru o perioadă scurtă de timp.
Eczema seboreică este asociată patogenetic cu seboreea. Apare în copilărie și după pubertate. O astfel de eczemă este localizată pe scalp, în spatele urechilor, acolo, în zona sternului și între lamele umărului. Caracteristicile sale caracteristice sunt culoarea gălbuie, stratificarea cojilor grași, lipsa pronunțării pronunțate, infiltrarea neclară, tendința focilor de a regresa în centru cu o creștere simultană de-a lungul periferiei. Tratamentul eczemelor seboreice trebuie să fie cuprinzător, deoarece terapia externă, fără a elimina cauza bolii, va aduce doar rezultate pe termen scurt. (vezi cum să tratați eczemele).
Eczemă uscată - boala cel mai adesea observată la vârstnici în timpul iernii. Eczemele uscate manifestă, de obicei, fisuri în picioare și sunt însoțite de descuamare. Eczemele uscate se aseamănă adesea cu dermatita, diagnosticul fiind necesar pentru prescrierea tratamentului.
eczeme ocupaționale, morfologic similare cu adevărat, afectează pielea expusa (mâini, antebrațe, gâtului și feței), care sunt expuse în primul rând la condițiile de producție, efectele nocive ale chimice iritante, și nu este la fel de rezistent pentru a fi sensibilizare atunci când nu este un polivalent și un caracter monovalent. Testele cutanate alergice sunt folosite în scopuri de diagnosticare. La primele semne ale bolii, este necesar să se consulte un medic - dermatolog pentru ca eczema să nu devină cronică. Principalul lucru este eliminarea factorului iritant (vezi cum să tratați eczemele).
Tratamentul eczemelor trebuie să fie cuprinzător și individual. Tratamentul eczemelor va fi invidios de forma și cauza bolii. Înainte de tratament, este necesar să se efectueze un diagnostic diferențial. Eczema dermatita este similară în manifestările sale, deseori aceste concepte sunt folosite ca sinonime. Mai mult decât atât, dermatita alergică a eczemei are o natură comună a apariției și tratamentul lor vizează eliminarea alergenului. Tratamentul eczemelor de natură alergică include medicamente care ajută la reducerea inflamației, precum și o dietă hipoalergenică și o întărire generală a organismului (fizioterapie, terapie cu vitamine). La fel ca și dermatita eczemă sunt tratate cu preparate locale: loțiuni, creme etc. În orice caz, este necesar să se consulte un specialist - un dermatolog care, pe baza diagnosticului corect, va determina cum să trateze eczema.
Eczema: prevenirea, prognosticul. Corectarea anomaliilor neurogenice și a bolilor asociate, în special a micozelor picioarelor și a leziunilor Pococcal; tratamentul în timp util al diatezei exudative și al stărilor seboreice; eliminarea contactului cu iritanții chimici la locul de muncă (ocuparea forței de muncă) și în viața de zi cu zi. Prognosticul eczemei adevărate cu privire la vindecare este incert, alte forme sunt mai favorabile. Cu toate acestea, medicina modernă nu este în vigoare în dezvoltarea de metode mai eficace de tratament al eczemei, menită să îmbunătățească rezultatele, sporind perioada de remitere a bolii. Recomandările generale sunt: restricționarea procedurilor de apă, expunerea la aer proaspăt, întărirea generală a corpului.
Leziunile cutanate pot fi inflamatorii, traumatice, aseptice, infecțioase sau autoimune. Bolile de piele sunt foarte frecvente, deoarece epiderma este cel mai important organ al sistemului imunitar și, prin urmare, ia toate "loviturile" din exterior și din interiorul corpului. Foarte des, bolile de piele la adulți sunt strâns legate de funcționarea defectuoasă a ficatului, a intestinelor, a sistemului nervos central și a sistemului endocrin.
În acest articol, propunem să luăm în considerare tipuri comune de leziuni ale pielii care pot apărea ca urmare a rănirii, degerăturilor, arsurilor sau introducerii de microorganisme patogene. Toate bolile de piele ale omului sunt prezentate cu o descriere detaliată a tabloului clinic. Puteți vedea, de asemenea, bolile de piele în fotografia care însoțește aceste caracteristici. Tipurile de boli de piele prezentate sunt cele mai frecvente și în majoritatea cazurilor sunt dificil de tratat cu metodele de medicină oficială.
Purăire a pielii
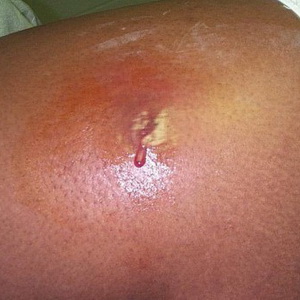
abces- afectarea pielii limitată purulentă cu formarea unei cavități purulente, un abces. Se poate dezvolta în țesutul subcutanat, mușchii, oasele etc., precum și în organe (ficat, plămâni, splină, creier etc.) sau între ele (abces inter-intestinal, abces subfrenic etc.).
Deteriorarea pielii sub forma unui abces poate să apară fie singură, fie ca o complicație a unei alte boli (pneumonie, traume etc.). Dezvoltarea unui abces este asociată cu ingerarea microbilor pyogenici prin afectarea pielii sau a membranelor mucoase sau prin transferul agentului patogen prin vasele sanguine și limfatice de la un alt foc purulent. Microbii care au ajuns la țesături provoacă o inflamație cu moartea ulterioară a unui site de țesătură sau de organe. Un abces este înconjurat de o zonă de inflamație. Reacția de protecție a corpului se manifestă prin formarea unei capsule, limitând abcesul din țesuturile sănătoase.
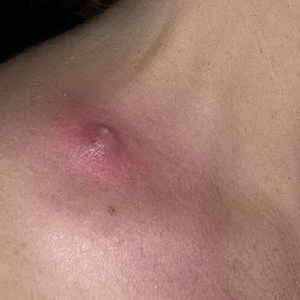
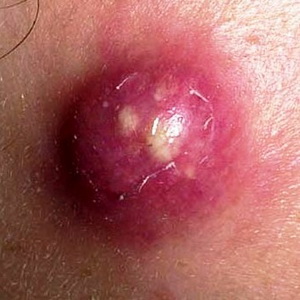
Inflamarea pielii (cu fotografie)
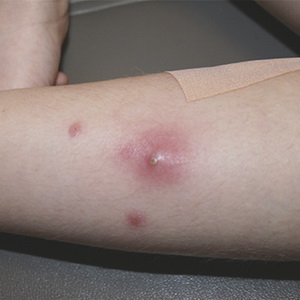
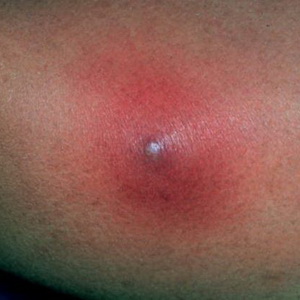
Se fierbe (se fierbe) - leziune acută purulentă-necrotică a pielii în zona sacului de păr și a țesutului conjunctiv înconjurător cauzată de bacterii pyogenice, în special de Staphylococcus aureus.
Poluarea și microtraumele pielii, transpirația crescută și secreția de lipide, tulburările metabolice etc. contribuie la apariția boils.
Cu localizarea boils pe fata poate fi complicatii severe (meningita purulent, sepsis).
Panaritium - Inflamație acută purulentă a rolelor de unghii (de obicei pe braț).
Uită-te la aceste inflamatorii leziuni ale pielii Pe fotografia de mai jos, unde sunt prezentate principalele simptome și semne:
Dermatita - o boală a pielii
dermatită - este o afecțiune a pielii sau inflamație a pielii, care apare sub influența expunerii directe la diferiți stimuli - mecanici, fizici sau chimici. Boala de piele dermatita este adesea un rezultat al utilizării externe medicamente (iod, novocaină, streptocid etc.) în cazul sensibilității crescute a pielii la aceste substanțe; provine de la contactul cu urzici, mușcane și alte plante. Adesea, deteriorarea mecanică (de exemplu, abraziunea) duce la dermatită. Dermatita cauzată de iritante la temperatură include arsuri (inclusiv din lumina solară și electrică), degerături.
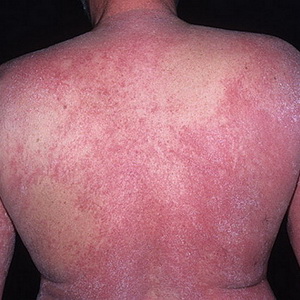
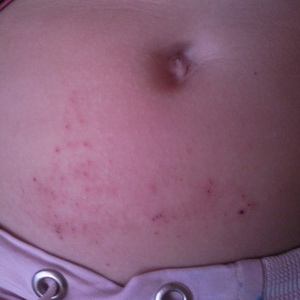
Sunt ascuțite și forme cronice dermatita.
Se caracterizează prin roșeață, umflare, umflare, febră a pielii, însoțită de o senzație de căldură, arsură, mâncărime. În viitor, pot apărea bule, umplut cu conținut transparent.
Tratamentul dermatitei se efectuează în funcție de cauzele apariției acesteia.
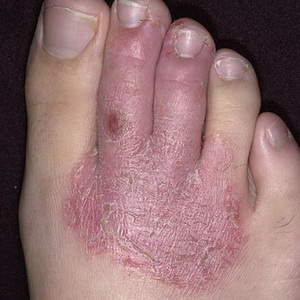
Psoriazis - boală de piele pe corpul uman (cu fotografie)
Boala de piele (lipsită de scalabil) - leziuni cronice recurente non-contagioase ale epidermei. Aceasta se caracterizează prin formarea unei boli de piele pe corp sub formă de plăci maronii scânteioase. În apariția acestei boli de piele pe corpul uman joacă rolul de traume neuro-psihologice, tulburări metabolice și funcțiile glandelor endocrine.
Erupțiile la psoriazis apar oriunde pe piele, adesea pe coate, genunchi, în sacrum și scalp. În unele cazuri, psoriazisul afectează placa de unghii, a cărei suprafață seamănă cu un cartuș. La unii pacienți, erupția cutanată este însoțită de umflarea și inflamarea articulațiilor (așa-numitul psoriazis artropatic).
Vedeți această boală a pielii în fotografie, unde sunt ilustrate caracteristicile sale caracteristice:

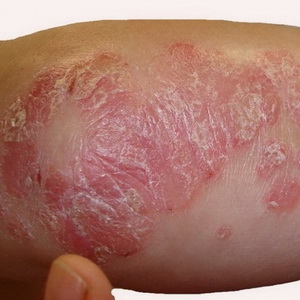
Boala de piele eczemă
Boala de piele eczemă - afecțiune inflamatorie acută sau cronică neinfecțioasă a pielii, care are o natură neuro-alergică și este caracterizată de o erupție cutanată diversă, senzație de arsură, mâncărime și tendința de recădere. Pentru zonele afectate ale pielii se caracterizează prin roșeață și formarea de plâns pe ele, apoi bule de crusting.
O varietate de factori externi (mecanici, chimici, termici) și interni (boli ale ficatului, rinichilor, tractului gastro-intestinal, endocrin și sistemelor nervoase) contribuie la apariția eczemelor.
Neurodermatita este o piele ingrosata, afectata de eczeme, care se formeaza in locuri de frecare constanta la persoanele sensibile. Cel mai frecvent afectează regiunea occipitală la femei și pielea picioarelor și picioarelor la bărbați. Cauza exacerbării acestei boli este stresul.
Alte tipuri de boli ale pielii (cu fotografie)
Există chiar și mai multe tipuri teribile de boli de piele cauzate de infecții cronice sau tulburări totale ale sistemului endocrin. Bolile pielii de etiologie tuberculoasă au fost întâlnite recent în practica dermatologului mai des. Prin urmare, este important să cunoașteți simptomele acestora.
Tuberculoza pielii este combinată relativ rar cu tuberculoza pulmonară severă, deși este cel mai adesea rezultatul răspândirii tuberculozei de la tuberculoza pulmonară primară, mai puțin adesea rezultatul infecției directe prin sânge. Cel mai des se manifestă sub formă de lupus.
Lupus (lupus) este denumirea comună pentru o serie de boli cronice ale pielii în care sunt adesea afectate diferite organe interne:
- cu lupus eritematos, apare o erupție cutanată roșie pe față și se observă leziuni progresive ale rinichilor;
- lupusul eritematos este o leziune tuberculoasă a pielii care se dezvoltă ca urmare a penetrării directe a bacililor tuberculari în pielea umană;
- persoanele care se îmbolnăvesc de tuberculoză dezvoltă tuberculoza lupusului (leziunile cutanate se caracterizează prin apariția unor zone neplăcute pe aceasta, în special pe pielea mâinilor).
Cursul și simptomele bolii depind de activitatea agentului patogen, de modalitățile de penetrare a acestuia, de localizarea procesului, de starea generală a corpului și, prin urmare, pot fi foarte diverse.
Vedeți aceste tipuri de boli ale pielii în fotografie, prin care puteți distinge semnele tipice în tine și în cei dragi:
Vitiligo boala de piele
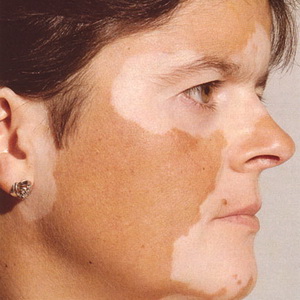

Vitiligo boala de piele (pece)- aceasta este o încălcare a pigmentării, care se manifestă prin dispariția pigmentului normal în anumite zone ale pielii. Cauza necunoscutului. De obicei începe de la o vârstă fragedă (mai frecvent la femei) cu apariția pe piele a petelor albe de diferite dimensiuni și forme. Petele sunt situate de obicei în mod simetric (pe ambele obraji, pe ambele mâini etc.), crescând treptat în dimensiune, fuzionând, făcând patch-uri extinse de culoare alb-albă. Ficatul de vitiligo poate aparea pe orice parte a pielii. Parul din zonele afectate devine gri.
Boala nu afectează starea generală și îngrijorează numai din punct de vedere estetic.
Ce alte boli ale pielii sunt acolo?
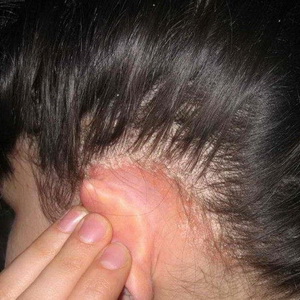
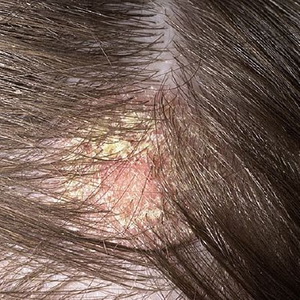
seboree - Aceasta este o afecțiune a pielii caracterizată printr-o încălcare a funcției secretorii a glandelor sebacee. Se observă la persoanele de ambele sexe, de obicei în timpul pubertății (12-18 ani). Termenul "seborrhea" este tradus ca "saloshotecheniya". Activitatea glandelor sebacee se schimbă în direcția atât a hiperfuncției, cât și a hipofuncției, deci se consideră două tipuri de seboree - uscate (mătreață) și grase (cu excreții sebacee excesive).
Nu există nici o îndoială despre legătura bolii cu tulburări neuro-endocrine. Scalpul, fața, pieptul și spatele sunt afectate, unde se află un număr mare de glande sebacee.
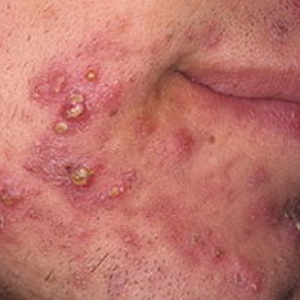
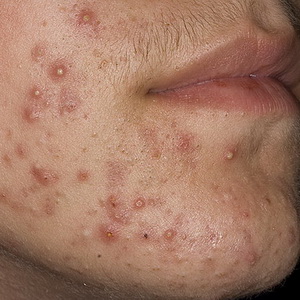
Punctele negre (acnee) - este o desemnare colectivă a diverselor erupții cutanateadesea asociate cu afectarea funcției glandelor sebacee.
Există mai multe soiuri de acnee:
- acneea obișnuită sau tânără apare în timpul pubertății, localizată pe față, piept, spate. Au aspectul de noduli roz care ajung la dimensiunea unui mazăre, uneori cu blocaje grase (comedone). Adesea suplu. În schimburile lor de origine hormonale, o infecție, materie predispozitoare ereditare;
- roșu și rozacee apar mai frecvent la femei de peste 40 de ani și se caracterizează prin apariția pe pielea a unor extensii persistente ale vaselor de sânge mici și ale nodulilor roșii, uneori cu supurație;
- acnee profesionala si de droguri apar ca urmare a contactului cu produsele petroliere, luand iodura, bromura de metil, hormonala si alte medicamente.
